Der Fluch der Antibiotika
Aus der Naturheilpraxis von René Gräber / Kategorie: Medikamente / zuletzt aktualisiert: 02/12/2023
An den Antibiotika scheiden sich die Geister: Die einen halten diese für einen Segen, andere meinen, dass sie viel zu häufig verordnet werden und selbst Krankheiten produzieren.
In diesem Beitrag stelle ich unbequeme Fragen und gehe auf Fakten und Nebenwirkungen zu Antibiotika, sowie auf einige Alternativen.
Eigentlich ist das Penizillin ein richtiges „Naturheilmittel“, weil es aus den Wirkstoffen eines Pilzes gewonnen wird. Leider wurde dieses „Wundermedikament“ in den letzten 60 Jahren zu einem der am meisten „missbrauchten“ Mittel.

Abb.1: Selbst der damalige Bundesgesundheitsminister Gröhe erklärte im Mai 2015 in der ARD, dass die Todesfallzahlen aufgrund nicht mehr wirkender Antibiotika einen „Rückfall ins Vor-Penicillin-Zeitalter“ bedeuten würden. Wir sind also sehr weit gekommen!
Dabei ist es ein Mittel, dass wirklich „gesund“ machen kann. Eine Tatsache, die mir von keinem weiteren Medikament, das in der Schulmedizin eingesetzt wird, bekannt ist.
Wenn Sie ein Medikament kennen, das wirklich „gesund“ macht, schreiben Sie mir bitte! Alle anderen Medikamente behandeln nämlich nur Symptome.
Bildquelle: fotolia.com – nikesidoroff
Bevor ich mich in diesem Beitrag den Problemen und den Alternativen der Antibiotika zuwende, möchte ich Ihnen kurz beschreiben, was Antibiotika eigentlich sind. Häufig hört man nämlich im Zusammenhang mit Antibiotika auch auch etwas von „Sulfonamiden“ oder zum Beispiel von „Gyrasehemmern“.
Abb.2: Antibiotika – werden zu viel, zu oft und auch gegen Erkrankungen verordnet, bei denen diese gar nichts nützen. Wenn Sie solche Informationen interessieren, fordern Sie unbedingt meinen kostenlosen Newsletter an.
Was sind Antibiotika?
Der Begriff Antibiotika stammt aus dem Altgriechischen und bedeutet übersetzt: gegen das Leben. Dem gegenüber stehen Probiotika: „für das Leben“
Ein Antibiotikum ist ein Medikament, das zur Behandlung von bakteriellen Infektionskrankheiten verwendet wird. Es handelt sich dabei meistens um niedermolekulare biogene Stoffwechselprodukte, die von Bakterien oder Pilze produziert werden. Einige Antibiotika entstammen auch dem Stoffwechsel höherer Tiere, doch haben diese Verbindungen (noch?) wenig Bedeutung für die Medizin. Wichtiger sind heute Antibiotika aus der Retorte. Letztlich haben Antibiotika nur eine Aufgabe: Das Hemmen oder Töten von Mikroorganismen. Im eigentlichen Sinne umfasst der Begriff nur Wirkstoffe gegen niedere Einzeller (Procaryonten), also Bakterien. Gegen Virusinfektionen sind Antibiotika nutzlos.
Letztlich haben Antibiotika nur eine Aufgabe: Das Hemmen oder Töten von Mikroorganismen.
Die Wirkung von Antibiotika wird in drei Arten unterschieden:
Primär bakteriziden oder absolute Antibiotika töten Bakterien während und außerhalb der Teilungsphase. Hierzu gehören die Aminoglycoside (z.B. Gentamycin, Streptomycin) und die Gyrasehemmer (z.B. Ciprofloxacin).
Die sekundär bakteriziden Antibiotika können die Bakterien nur während der Zellteilung der Bakterien töten. Hierzu gehören die Beta-Lactam-Antibiotika (Penicilline und Cephalosporine), sowie Glycopeptid-Antibiotika (z.B. Vancomycin).
Bakteriostatischen Antibiotika töten die Bakterien nicht, hemmen aber Wachstum und Zellteilung (z.B.: Makrolide, Sulfonamide, Chloramphenicol, Tetrazykline, Trimethoprim u.a.)
Zu viele Antibiotika…
Ein Problem der Antibiotika ist schlicht und ergreifend ein ZU VIEL. Frei nach dem Motto: „viel hilft viel“, wurden seit den 60er Jahren des letzten Jahrhunderts Antibiotika gegen alles und jeden verordnet.
Zum Antibiotikaverbrauch empfehle ich auch den GERMAP 2015 Report: Bericht über den Antibiotikaverbrauch und die Verbreitung von Antibiotikaresistenzen in der Human- und Veterinärmedizin in Deutschland
Bereits in den 80er Jahren wurde in den USA u.a. festgestellt, dass in der Hälfte der Fälle:
- ein Antibiotikum nicht notwendig war
- das falsche Antibiotikum verschrieben wurde oder
- die Dosierung des Antibiotikums falsch verordnet wurde
Antibiotika wirken nicht…
Das Hauptproblem neben dem „zuviel“ und auch den falschen Verordnungen ist, dass Antibiotika gegen Krankheiten verschrieben werden, gegen die Antibiotika gar nicht wirken.
Trotzdem werden Antibiotika gegen alle möglichen Infektionen verschrieben, obwohl bereits Medizinstudenten im ersten Semester WISSEN, dass Antibiotika gegen Viren NICHT WIRKEN.
Die häufigsten Infektionskrankheiten, mit denen wir konfrontiert wurden, sind aber Erkältungen und Infektionen der Atemwege. Dennoch greifen die Mediziner fast wie hypnotisiert zu Antibiotika, wenn sie zum Beispiel einen Patienten mit einer akuten Bronchitis vor sich haben. Auch andere Erkältungskrankheiten werden oft mit Antibiotika „therapiert“.
Da stellt sich die Frage, ob die behandelnden Ärzte etwa in der Lage sind, durch den bloßen Augenschein zu erkennen, dass die Ursache dieser Erkrankungen auf einer bakteriellen Infektion beruht und virale Ursachen auszuschließen sind?
Ich bin kein Mikrobiologe, aber mir wurde während meiner Ausbildung glaubhaft versichert, dass eine solche Differenzierung nur mit mikrobiologischen Methoden zu bewerkstelligen ist.
Was die Ärzte davon abhält, diesen Zusammenhang anzuerkennen und in die Praxis umzusetzen, ist nicht bekannt. Vielleicht ist es wirklich Dummheit, Bequemlichkeit oder ähnliches?
Denn der Griff zu bekannten Arzneimitteln ist verlockend; und man kann ja nicht viel falsch machen, oder? Somit wird munter weiter therapiert mit den falschen Mitteln, und das trotz „evidenzbasierten“ Erkenntnissen, dass Antibiotika bei diesen Erkrankungen nicht indiziert sind.
Eine Arbeit von Barnett und Jeffrey (Antibiotic Prescribing for Adults With Acute Bronchitis in the United States, 1996-2010) hat das Verschreibungsverhalten von Medizinern unter die Lupe genommen. Für den Zeitraum von 1996 bis 2010 gab es keine Abnahme der Verschreibungshäufigkeit für Antibiotika, obwohl dies aufgrund des dargestellten Zusammenhangs zu erwarten gewesen wäre.
Im Gegenteil: Die Tendenz zeigte himmelwärts!
In Deutschland gibt es keine so ausgeklügelte Untersuchung zu diesem Thema. Die wenigen Untersuchungen dazu jedoch geben Grund zu der Vermutung, dass hierzulande in bis zu 75 Prozent der Fälle Antibiotika bei banalen Erkältungskrankheiten zum Einsatz kommen.
Besonders hellhörig wird man, wenn sogar in den „Leitlinien der Deutschen Gesellschaft für Allgemeinmedizin“ festgehalten wird, „dass bei Bronchitis und bis zu acht Wochen andauerndem Husten die Medikamente zu vermeiden sind“, (siehe: degam.de). Erst bei einer Lungenentzündung gibt es Anlass, über den Einsatz von Antibiotika nachzudenken.
Und es gibt noch eine weitere SEHR interessante Webseite: „choosingwisely.org“. Auch hier gibt es schulmedizinische Vertreter, die die mikrobiologischen Zusammenhänge nicht nur verstanden haben, sondern ausdrücklich auf deren praktische Beachtung pochen.
Ich habe einmal in dieser Webseite „herumgeblättert“ und bin auf sehr interessante Artikel zu diesem Thema gestoßen. Leider ist alles auf Englisch:
- Antibiotics for a sore throat, cough, or runny nose – When children need them—and when they don’t – Der Artikel stellt gleich zu Beginn klar, dass in der Mehrzahl der Fälle, Kinder bei einer Erkältung oder Bronchitis keine Antibiotika benötigen, da diese nicht zuletzt mehr schaden, ohne zu nützen. Auch hier wieder die Botschaft (die viele Ärzte nicht glauben wollen), fett gedruckt: Antibiotika wirken gegen Bakterien, nicht gegen Viren. Auch Sinusinfektionen (Sinusitis) beruhen in der Mehrzahl auf einer viralen Infektion. Nicht nur die Leitlinien der Allgemeinmediziner (siehe weiter oben) schlagen in diese Kerbe, sondern die Leitlinien der Deutschen Gesellschaft für Hals-Nasen-Ohrenheilkunde schließen sich dieser Ansicht ebenfalls an: Die aktuelle Behandlungsleitlinie bei Sinusitis. Die Hals-Nasen-Ohren-Ärzte gehen sogar noch einen Schritt weiter und empfehlen als Medikament der ersten Wahl bestimmte pflanzliche Heilmittel, wie zum Beispiel Myrtol als Ersatz für Antibiotika.
- American Academy of Pediatrics – Ten Things Physicians and Patients Should Question – Gleich als Erstes kommt (wieder) die wichtigste Botschaft dieses Artikels: Antibiotika sollten auf keinen Fall bei viral bedingten Atemwegserkrankungen genommen werden, wie Sinusitis, Pharyngitis und Bronchitis. Verstöße gegen dieses „Gesetz“ (der Logik) führen sowohl zu Resistenzentwicklungen, als auch zu unnötigen Ausgaben und damit zu höheren Behandlungskosten.
- Treating sinusitis – Don’t rush to antibiotics – Die Behandlung von Sinusitis – kein Grund, sofort zu Antibiotika zu greifen, lautet die Übersetzung. Der Artikel erzählt uns, dass bis zu 21 Prozent aller Verschreibungen von Antibiotika erfolgen, um mit ihnen eine Sinusitis zu behandeln. Dabei sind diese Medikamente bei dieser Indikation fast vollkommen fehl am Platz (Ausnahmen bestätigen bekanntlich die Regel). Erst bei länger anhaltenden Symptomen, die sich erst verbessern und dann schlagartig wieder verschlechtern und mit hohem Fieber einhergehen, ist die Gabe von Antibiotika zu empfehlen.
- Bei Kindern wird bei einer Mittelohrentzündung fast immer von den Ärzten ein Antibiotikum verordnet – OBWOHL die allermeisten Fälle von alleine ausheilen. Weiter unten gehe ich auf diese Problematik noch genauer ein. Trotz der Menge von Antibiotika, die verordnet werden, haben die Fälle von Mittelohrentzündung bei Kindern zugenommen, vor allem bei Kindern unter drei Jahren. Einen Zusammenhang versuche ich übrigens im Beitrag Lymphatismus bei Kindern herzustellen.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter „Unabhängig. Natürlich. Klare Kante.“ dazu an:
Antibiotika gegen „Super-Infektionen“
Wer jetzt glaubt, einwenden zu können, dass die Antibiotika vielleicht den Virus als Ursache für die Bronchitis zum Beispiel nicht angehen können, aber immerhin zu befürchtende Folgeinfektionen durch Bakterien verhindern können, der scheint auch mit dieser Meinung nicht ganz richtig zu liegen.
Es scheint zwar einleuchtend, dass bei einem viel beschäftigen Immunsystem gewisse Kapazitäten fehlen, wenn noch andere Infektionen dazu kommen. Aber das ist eine nicht bewiesene Hypothese, die davon ausgeht, dass das Immunsystem arbeitet wie ein Beamter, der bei mehr als drei Besuchern gleichzeitig geneigt ist, das Handtuch zu werfen.
Denn es gibt, so viel ich weiß, keine Kapazitätenbeschreibungen des Immunsystems, die abklären, wie viele Infektionen auf einmal so ein Immunsystem aushalten kann. Die Kapazitäten diesbezüglich scheinen viel größer zu sein, als wir uns bislang haben vorstellen können.
Somit ist auch eine „prophylaktische“ Antibiotika-Gabe nichts als ein Schlag ins Wasser.
Schuld an dieser Gesamt-Entwicklung sind aber aus meiner Sicht nicht nur die Ärzte, die bei jeder Art von Entzündung erst einmal ein Antibiotikum verordnen – sozusagen „für alle Fälle“. Jahrzehnte der „Drohmedizin“ nach dem Motto: „Wenn Sie das nicht ihrem Kind geben, handeln Sie grob fahrlässig“ und Appelle in der Art wie: „Wollen Sie nicht das Beste für Ihr Kind?“ haben auch die Mütter „erzogen“.
Und so sind es heute auch die Mütter, die in der Praxis sitzen und für Ihr Kind ein Antibiotikum wollen.
Antibiotika zur „Beruhigung“ der Patienten…
Im Folgenden möchte ich noch zwei Beispiele anführen, die ich öfter in der Praxis sehe: die Mittelohrentzündung bei Kindern und die Blasenentzündung bei Erwachsenen.
Bereits 1991 titelte eine Ärztezeitschrift (das MIMS Magazin in den USA) mit der Überschrift: „Otitis Media: Können Sie aufhören Rezepte nur wegen der Mutter zu verschreiben?“
Ein Problem ist, dass viele Ärzte Antibiotika verordnen, BEVOR sie WISSEN, dass es wirklich notwendig ist. Zum Beispiel ist gar nicht sicher erwiesen, dass Bakterien die Ursache einer Mittelohrentzündung sind.
Studien zeigen, dass in 75% aller Fälle eine wiederholte Antibiotikatherapie die Bakterien „töten“, aber nicht die Flüssigkeit im Mittelohr beseitigen kann. Das ist zum Beispiel ein deutlicher Hinweis darauf, dass Bakterien nicht das Problem sein können.
Ich kenne allerdings nur sehr sehr wenige Kinderärzte, die sich darüber Gedanken machen.
Nächstes Beispiel: Blasenentzündung: Auch bei einer Blasenentzündung wird fast immer scheinbar schon „reflexartig“ ein Antibiotikum verordnet. Dabei ist nur in der Hälfte aller Fälle das Bakterium Escherichia coli vorhanden. Bevor wir zum nächsten Punkt übergehen… Können Sie folgende Frage beantworten:
Wenn Bakterien wie Escherichia coli für Blasenentzündungen verantwortlich sein sollen – und wenn Frauen häufiger Blasenentzündungen haben sollen, weil ihre Harnröhre kürzer ist als beim Mann…
Warum haben dann Säuglinge, die eine Windel tragen, so selten eine Blasenentzündung? Schließlich liegen die ja in ihrem eigenen Kot, in dem es von diesen Bakterien nur so wimmelt?
Wenn Sie hierzu eine Antwort haben: hinterlassen Sie diese doch bitte im Kommentar im Blog unter: Blasenentzündung und Antibiotika
Die Nebenwirkungen der Antibiotika
Viele Ärzte machen sich leider zu wenige Gedanken um die Folgen einer häufigen Antibiotikatherapie. Allgemein wird „geglaubt“, dass die Nebenwirkungen sich nur auf ein paar Magenprobleme, Darmprobleme oder eine Penicillinallergie beschränken.
Aber ein Blick in entsprechende Studien zeigt wesentlich gefährlichere Nebenwirkungen der Antibiotika, wie zum Beispiel Gelbfärbung der Zähne bei Kindern (Tetracycline), Leberfunktionstörungen (Neomycin), Knochenmarksdepression (Chloramphenicol) oder auch Herzversagen (Clarithromycin).
Beispiel: Clarithromycin schädigt die elektrische Aktivität des Herzens. Clarithromycin ist ein Makrolid-Antibiotikum, das für die Behandlung von Pfeifferschem Drüsenfieber, Keuchhusten, Ornithosen, Atemwegs-Infektionen und Harnwegsentzündungen dient.
Nun zeigen Untersuchungen von dänischen Forschern, dass im Vergleich zu anderen Antibiotika vor allem die Einnahme von Clarithromycin das Risiko, an einem Herzinfarkt zu versterben, drastisch erhöht. Die Wissenschaftler analysierten fünf Millionen Verschreibungen von Antibiotika, darunter Clarithromycin, Penicillin V und Roxithromycin.
Während des 14 Jahre dauernden Studienzeitraums starben unter der Behandlung von Clarithromycin 37 Patienten (von einer Million Behandlungsfällen), an Herzversagen. (Quelle: http://www.bmj.com/content/349/bmj.g4930)
Ein besonders „übler“ Vertreter sind zum Beispiel auch die Fluorchinolone. Wie es aussieht, haben die Fluorchinolone derart schwere Nebenwirkungen, die selbst für Antibiotika untypisch sind.
Dazu gehören lebenslange Schädigungen des Organismus und sogar das vorzeitige Ableben der betroffenen Patienten.
Ein Experte zur Verordnung in einem Interview mit der New York Times: „Dies machen faule Ärzte, die versuchen, eine Fliege mit einem Maschinengewehr zu erlegen“; gemeint ist natürlich die massenhafte Verordnung dieser Mittel.
Es ist einfach unglaublich, was in manchen Praxen Deutschlands passiert! Und das sind keine Ausnahmefälle! Ich kenne Patienten, die wegen dieser Fluorchinolone lebenslang mit Problemen zu kämpfen haben.
Die Probleme der Antibiotikatherapie
Nebenwirkungen wie eben beschrieben könnten wir noch abtun unter: „Wo gehobelt wird, fallen Späne“ – und da bleibt dann halt auch mal der ein oder andere Patient auf der Strecke.
Wirklich bedenklich ist die Art und Weise, wie Antibiotika das Immunsystem selbst beeinflussen.
1. Langfristige Probleme weitgehend unbekannt
Wir kennen kaum die langfristigen Auswirkungen einer wiederholten Antibiotikatherapie. Das Beispiel der Mittelohrentzündungen bei Kindern (weiter oben) zeigt, dass die Erkrankungen nicht WENIGER, sondern MEHR wurden.
Leider werden diesbezüglich überhaupt keine Studien durchgeführt. Eine Veröffentlichung im Canadian Medical Association Journal im Jahr 2011 zeigte aber zum Beispiel, dass das Antibiotikum Trimethoprim-Sulfamethoxazol oder Cotrimoxazol (das zum Beispiel unter dem Handelsnamen Septra oder Bactrim verkauft wird), eine Reihe von lebensbedrohlichen Reaktionen, wie z.B. Nierenversagen und Hypoglykämien (zu niedriger Blutzuckerspiegel) verursachen kann.
Diese gravierenden Nebenwirkungen rückten erst 2011 durch die Veröffentlichung ins Bewusstsein. Das ist umso erstaunlicher, da dieses Mittel eins der am meisten eingesetzten ist/war und bereits seit 1968 auf dem Markt ist.
Solche Analysen sind relativ selten (meines Wissens jedenfalls). Darüber hinaus gibt es auch Vermutungen, dass zum Beispiel ein Zusammenhang zwischen der vermehrten Antibiotikagabe und dem Syndrom der Hyperaktivität bei Kindern bestehen könnte. Mehr zum Thema im Artikel des Naurheilkunde-Blog: Zu viele Antibiotika für Kinder?
Meine Kollegin Frau Marlene Kunold geht noch auf eine ganz andere Problematik ein: die Wirkung der Antibiotika auf die Mitochondrien. Mitochondrien (Sie erinnern sich), sind die kleinen Zellkraftwerke im Inneren jeder Zelle.
Diese Mitochondrien werden ebenfalls durch bestimmte Antibiotikagruppen geschädigt (Die Zellorganellen stammen von Bakterien ab). Die Folge: Energielosigkeit. Das ist genau das, was zahlreiche Patienten nach einer Antibiotikatherapie beschreiben.
Warum das so ist, beschreibt Frau Kunold sehr gut im Beitrag: Neben einer Herabsetzung der allgemeinen Kondition schreiben Wissenschaftler den Antibiotika noch weitere Nebenwirkungen zu.
So sollen die bakteriziden Medikamente Nieren, Sehnen und das Innenohr schädigen. Auch dabei gehen die Vermutungen in Richtung einer mitochondrialen Schädigung.
Den Wirkmechanismus, der dem höchstwahrscheinlich zugrunde liegt, haben Forscher experimentell zeigen können. In Säugerzellen entstehen verstärkt aggressive Substanzen, wenn sie mit Chinolonen, Aminoglycosiden und β-Lactamen behandelt werden.
Diese reaktiven Sauerstoffspezies (ROS) müssen aus den Mitochondrien stammen, weil dort oxidative Prozesse ablaufen. Die ROS greifen Proteine, die DNA und Zell-Membranen an, beeinträchtigen die Zelle und damit auch ganze Gewebe sowie Organe. Mäuse hatten in den Versuchen erhöhte oxidative Stressmarker im Blut, nachdem sie die Antibiotika erhalten hatten. Zudem zeigten diejenigen Gene eine verstärkte
Aktivität, deren Tätigkeit gegen oxidativen Stress gerichtet ist. Mauszell-Kulturen zeigten diese Reaktionen nicht, wenn sie nicht mit bakteriziden, sondern mit bakteriostatischen Antibiotika behandelt wurden.
Diese Ergebnisse könnten einen Weg weisen zu besser verträglichen Antibiotikatherapien. Die zusätzliche Gabe von N-Acetyl-1-Cystein konnte die Über-Produktion der ROS in den Mitochondrien reduzieren.
2. Zunahme chronischer Krankheiten
Wussten Sie, dass bereits drei oder vier Antibiotikatherapien Sie in eine CHRONISCHE KRANKHEIT befördern können?
Das wirkliche Problem der Antibiotikatherapie ist, dass Antibiotika nicht zwischen „bösen“ und „guten“ Bakterien unterscheiden. In Ihrem Darm leben aber Milliarden von Bakterien, auf deren Hilfe Sie angewiesen sind.
Nach einigen Antibiotikatherapien ist Ihre Bakterienkultur im Darm mehr oder weniger „ruiniert“. Danach übervölkern Pilze wie zum Beispiel Candida albicans und andere Hefeformen und Schimmelpilze den Darm.
Lesen Sie hierzu mehr unter dem Stichwort: Darmpilze. Häufig leiden auch viele Frauen in der Folge auch an einem Scheidenpilz.
Die Gifte, die diese Pilze produzieren und aussenden, können u.a. die T-Lymphozyten hemmen. Die T-Lymphozyten sind die wichtigsten „Suchen-und-Zerstören-Zellen“ in Ihrem Körper.
Die Schwächung dieses Systems hat weitreichende Folgen! Magen- und Darmprobleme sind noch die geringsten Risiken im Rahmen einer Schädigung der Darmflora.
Der Angriff auf das Mikrobiom kann auch die Entstehung des Diabetes-Typ-2 forcieren. So deuten dänische Forscher die Ergebnisse einer Langzeit-Studie mit fast 1,5 Millionen Menschen.
Die Teilnehmer, die an Typ-2-Diabetes erkrankt waren, hatten signifikant mehr Antibiotika-Behandlungen hinter sich als andere. Der Untersuchung zufolge stieg die Wahrscheinlichkeit einer Diabetes-Erkrankung um über 50 %.
Als besonders riskant stellten sich nicht die Breitband-Medikamente heraus, sondern die hochspezifisch wirkenden Antibiotika (Press.Endocrine).
Gravierend sind auch Hormonstörungen, Allergien, Schuppenflechte oder Multiple Sklerose. Weitere Probleme im Zusammenhang mit Morbus Crohn, Colitis Ulcerosa, Reizdarm und Krebsleiden werden diskutiert.
Wenn Sie Ihren Arzt auf diese Zusammenhänge ansprechen, werden Sie in den allermeisten Fällen nur ein „Kopfschütteln“ ernten.
Aber es gibt auch Lichtblicke: Im Jahr 2003 hatte ich eine Unterhaltung mit dem Chefarzt einer Uni-Kinderklinik. Seine Maßgabe zur Antibiotikatherapie: Kinder bis 14 Jahren sollten Antibiotika grundsätzlich nur als Infusion erhalten, wegen der gravierenden Nebenwirkungen bezüglich der Darmflora.
Diese Empfehlung steht leider im krassen Gegensatz zu dem, was in den allermeisten Kinderarztpraxen passiert…
3. Antibiotika-Resistenzen
Immer mehr Erreger entwickeln immer schneller Resistenzen gegen gängige Antibiotika.
So befürchtet der schwedische Mediziner Otto Cars, Universität Uppsala, einen Rückfall in die Zeiten vor Entdeckung der Antibiotika; komplizierte und umfangreiche Operationen wie auch Organtransplantationen oder Krebstherapien wären ohne wirksame Antibiotika nicht länger möglich.
Eine umfangreiche Studie liefert fundierte Informationen über das Ausmaß der Gefährdung. Die Autoren werteten 471 Millionen Daten aus 204 Ländern aus. Im Fokus standen 23 Erreger, die mit 88 verschiedenen Medikationen bekämpft wurden. Die Daten erhielten die Forscher aus Krankenhäusern, von Gesundheitsbehörden und aus anderen Studien (Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis).
Demnach starben 2019 weltweit 1,27 Millionen Menschen nur deshalb, weil Antibiotika aufgrund von Resistenzen nicht anschlugen. Die Zahl der Todesfälle, die in einem Gesamtzusammenhang mit resistenten Keimen standen, beläuft sich sogar auf 4,95 Millionen! Nach den statistischen Berechnungen gingen 189.000 Lebensjahre von betroffenen Menschen verloren und 2.290 Lebensjahre mussten mit Behinderungen verbracht werden, die durch Antibiotika-Resistenzen verursacht wurden.
In der Großregion Mittel- ,Osteuropa und Zentralasien starben 73.700 Menschen an nicht mehr behandelbaren Infektionen. Bei 283.000 Todesfällen der Regionen spielten die Komplikationen durch resistente Keime eine ausschlaggebende Rolle. Das waren jährlich rund 70 Tote pro 100.000 Einwohnern.
Die häufigsten Verursacher waren resistente Zellen von Escherichia coli, Staphylococcus aureus, Klebsiella pneumoniae, Streptococcus pneumoniae, Acinetobacter baumannii, und Pseudomonas aeruginosa (in absteigender Reihenfolge).
Die Ergebnisse der Studie decken sich mit den Erkenntnissen der OECD aus 2023. In den 34 Mitgliedsstaaten, einschließlich der EU und des EWRs sterben pro Jahr rund 79.000 Menschen, weil Antibiotika nicht mehr wirken (in Deutschland sind es mindestens 6.000). Die ermittelte Resistenz-Kennzahl bei 12 Bakterien und den dagegen eingesetzten Antibiotika (“Antibiotika-Bakterien-Paare“) ist zwischen 2005 und 2019 von 12,1 auf 15,5 Prozent gestiegen. Inzwischen sind an 20 Prozent aller Infektionen im OECD-Raum resistente Bakterien beteiligt. Dabei liegt Deutschland mit 18 Prozent im Mittelfeld, während beispielsweise in Italien 35 Prozent aller Infektionen kaum mehr mit Antibiotika in den Griff zu bekommen sind. Am “besten“ schneidet noch das Vereinigte Königreich ab, wo “nur“ gut 10 Prozent der Infektionen den Medikamenten trotzen.
Aufseiten der OECD rechnet man optimistischerweise mit einer Abnahme des Resistenz-Wertes. Doch mussten die Fachleute leider einräumen, dass sich die Resistenzen gegen Reserve-Antibiotika von 2005 bis 2023 verdoppelt haben. Das scheint eine Folge davon zu sein, dass Erst- und Zweitlinien-Antibiotika 2015 mit 48 Prozent aller antibiotischen Verschreibungen beispielsweise in Deutschland zu niedrig war. Wegen des geringen Resistenz-Potenzials dieser “Access-Antibiotika“ sollten es 60 Prozent sein, um die Reserve-Antibiotika zu schonen, die viel zu oft verordnet werden. Allerdings ist Deutschland mit 18,2 Tagesdosen pro 1.000 Einwohnern unter dem Wert von 23,3 im EU/EWR-Raum. Die OECD rechnet bis 2035 mit einem leichten Rückgang des Antibiotika-Verbrauchs. Doch die Voraussetzung dafür wäre, dass einschneidende Maßnahmen flächendeckend Platz greifen. Die Chancen dafür scheinen gering zu sein, in Anbetracht der Tatsache, wie weit man es hat kommen lassen!
Fachverbände in Deutschland schätzen die Situation sogar noch viel schlimmer ein. 2011 titelte das Ärzteblatt “Bis zu 30.000 Tote pro Jahr durch Kranken¬haus¬infektionen“. Allein im EU- Deutschland. Nicht Indien, nicht Afrika. Deutschland. Ein Land, das stolz ist auf die Errungenschaften der modernen Schulmedizin.
Wir brauchen ständig neue Antibiotika!
Dr. Cars kritisiert Cars im British Medical Journal auch die fehlende Neuentwicklung wirksamer Antibiotika: Während zwischen 1930 und 1970 mehr als zwölf neue Wirkstoffklassen den Markt erreicht hätten, hätte man sich seit den 1970ern auf lediglich zwei Wirkstoffklassen beschränkt.
Waren es in der Dekade von 1991 bis 2000 noch 22 Neuzulassungen in Deutschland, sank die Zahl zwischen 2001 und 2010 auf gerademal 8. 2015 waren 36 neue Medikamente in der Erprobung. (The Pew Charitable Trusts). 2020 resümierten die Forschenden Pharmaunternehmen (VFA), dass zwischen 2011 und 2020 nur 12 neue Antibiotika die Marktreife erlangten. Das sind zwar etwas mehr als in der Dekade davor, aber immer zu wenig, um die Resistenz-Entwicklung zu überholen!
Die Ermüdung in der Entwicklungs-Aktivität hat einen ökonomischen Grund. Wenn ein Antibiotikum schnell „verbrannt“ ist, weil es nicht mehr wirkt, kann es auch die Projekt-Kosten plus Gewinn nicht mehr einfahren.
Prognosen gehen davon aus, dass der mit Antibiotika erzielte globale Jahresumsatz zwischen 2014 und 2020 von 13,4 auf „nur“ 14,5 Milliarden Dollar steigen wird.
Bei anderen Wirkstoffgruppen sieht die Vorhersage optimistischer aus. Im Bereich der Medikamente gegen Krebs erwarten die Ökonomen im Betrachtungszeitraum eine Steigerung von 79,2 auf 153,1 Milliarden Dollar.
Der Umsatz mit Antidiabetika soll von 41,6 auf 60,5 Milliarden Dollar klettern.
Derweil die erforderliche Entwicklung neuer Antibiotika sinkt, steigt die Zahl registrierter Bakterien, die jeder Therapie widerstehen. Schon werden Stimmen laut, die Pharma-Forschung in den Unternehmen zu subventionieren, um die anvisierte Zahl von 15 neuer Antibiotika in einer Dekade zu erreichen.
Resistente Keime verbreiten sich in Windeseile
Inzwischen schlägt die WHO Alarm wegen zunehmender Resistenzen bei den Erregern der Geschlechtskrankheiten Chlamydiose und Syphilis. Unter den Verursachern der Gonorrhoe fanden Forscher sogar Stämme, die gegen sämtliche Antibiotika unempfindlich waren (DAZ).
Es wird immer dramatischer: Auch die „letzte Chance“, das Antibiotikum Vancomycin wirkt möglicherweise nicht mehr. Bislang galt das Vancomycin so etwas wie letzte Chance bzw. als sogenanntes Letztmittel, bei der vor allem in Krankenhäusern auftretenden Infektion MRSA.
Allerdings sind diese Tage möglicherweise vorbei: Aus Brasilien wurde schon 2012 im Blut eines Patienten ein Infektionskeim von MRSA nachgewiesen, der sich mit Vancomycin nicht behandeln ließ. Dies allein würde schon ausreichen, um sich Sorgen zu machen.
Doch die Schlagzeilen Anfang 2014 aus Brasilien sind noch einmal weit dramatischer. Der Patient aus dem Jahr 2012 (mit dem resistenten Keim) ist demnach kein Einzelfall – ganz im Gegenteil scheint es so zu sein, dass er in der Bevölkerung weit verbreitet ist.
So hat sich der Mann nicht im Krankenhaus mit dem Keim infiziert, sondern sich diesen außerhalb des Landes zugezogen. Dies hat dazu geführt, dass sich der resistente Stamm über die Landesgrenzen hinweg ausgebreitet hat.
Wie sich resistente Keime durch den zunehmenden Reiseverkehr der „Globalisierung“ weiterverbreiten, zeigt eine finnische Untersuchung aus 2009 und 2010. 70 % der Heimkehrer aus Indien brachten multiresistente Erreger mit nach Hause und 50 % der Heimkommenden, die in Südostasien waren.
Bei immerhin 33 % der Menschen, die sich im Nahen Osten aufhielten, waren die robusten Mikroben nachweisbar (Oxford Journal).
Im arabischen Raum ist Jordanien ein „Hot Spot der Resistenz-Züchtung“. Denn dort sind Antibiotika ohne Rezept erhältlich wie anderswo Aspirin.
Infektionen mit Escherichia coli lassen sich hier kaum noch mit dem „traditionellen“ Medikament Ceftriaxon bekämpfen. 2015 sprachen nur noch 37 % der Erkrankten auf das Antibiotikum an.
15 Jahre zuvor waren es noch bis zu 80 %. Die verzweifelten jordanischen Ärzte greifen jetzt auf das Antibiotikum Imipenem zurück, das die Europäer als stille Reserve gegen resistente Keime möglichst noch zurückhalten.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter dazu an:
Vor allem wenn Sie für den Erhalt der Homöopathie sind, sollten Sie sich unbedingt dazu eintragen, denn die „Politik“ und etablierte Medizinerschaft ist bestrebt die Homöopathie zu verbieten und/oder abzuschaffen!
Der wirtschaftliche Schaden durch Antibiotika-Resistenzen
Auch die wirtschaftlichen Folgen der Komplikationen durch widerstandsfähige Bakterien sind enorm. Die OECD schätzt die Behandlungskosten einer derartigen Infektion auf 10.000 bis 40.000 Dollar. In den USA entsteht dem Gesundheits-System auf diese Weise ein finanzieller Schaden von jährlich 20 Milliarden Dollar.
Worin liegt die Ursache für eine derart beschleunigte Resistenzentwicklung gegen Antibiotika?
1. Illegaler Verkauf von Antibiotika
Dr. Cars sieht die Hauptgründe in der extensiven Verordnung und dem überdies weltweit illegalen Verkauf von Antibiotika – eine Problematik, die Politik und Gesetzgebung viel zu wenig kümmere. Neben gesetzlicher Regelungen der Verschreibung fordert der Schwede eine vermehrte Verbraucheraufklärung.
Ziel: Eine massive Verringerung individueller Antibiotika-Einnahme. Und dann ist da nicht der illegale Verkauf. Da wäre auch noch die Sache mit den „Gefährlichen Lieferungen, damit Antibiotika billig bleiben“. Was uns da nicht alles aufgetischt wird, ist einfach unglaublich.
2. Zu viele Antibiotika
Weiter oben hatte ich schon etwas dazu geschrieben. Laut einer Salzburger Studie werden nicht nur zu viele Antibiotika, sondern generell viel zu viele Medikamente verschrieben, so Autor Martin Rümmele in seinem Artikel „Die große Medikamenten-Flut“ im Österreicher STANDARD vom 19. April 2009 (http://derstandard.at/1237230172548/Arzneimittel-Die-grosse-Medikamenten-Flut)
Die Folge: Stetig steigende Arzneimittelkosten.
So die Geschichte eines 78-jährigen Mannes, bei dem aufgrund seiner unruhigen Beinbewegungen und zappelnden Füße Parkinson diagnostiziert wurde. Ein zweiter Arzt kann die Parkinsondiagnose seines Kollegen nicht bestätigen.
Eine konkrete Ursache für die Symptome des Rentners kann nicht ermittelt werden. Dennoch nimmt der Mann inzwischen fünf verschiedene Medikamente, darunter Mittel gegen Bluthochdruck, Schlaflosigkeit und Psychopharmaka.
Unter Einfluss der starken Medikation leidet der 78-Jährige nun an Verwirrungszuständen, sodass sich der Hausarzt genötigt sieht, eine Demenz zu diagnostizieren. Der Sohn des Rentners möchte sich damit nicht abfinden:
Er konsultiert weitere Ärzte, die zum Absetzen der starken Medikamente raten, worauf sich die Situation schlagartig bessert. Der Sohn kritisiert das Gesundheitssystem scharf: Es mache die Menschen krank. Ältere Menschen, die keinen aufmerksamen Ansprechpartner hätten, seien ärztlicher Willkür nahezu schutzlos ausgeliefert.
Falls Sie aber jetzt denken, dass das Problem „Antibiotika“ weiter in das Bewusstsein der Ärzte gedrungen sei und diese deswegen weniger verordnen würden: weit gefehlt!
Denn wie Forscher in einer Studie des „University College London“ herausgefunden haben, verschrieben Hausärzte in Großbritannien ihren Patienten im Zeitraum von 1999 bis 2011 sogar bis zu 40 % mehr Antibiotika! Mehr dazu in meinem Beitrag: TOLL! Ärzte verschreiben noch mehr Antibiotika. Manchmal mag es einfach nicht glauben…
Zum Glück kommt das Problem aber so langsam in der Politik ebenfalls an: Das Thema hielt der britische Premier-Minister David Cameron für so gravierend, dass er zu der Frage eine nationale Studie in Auftrag gab. Die BBC berichtete über die Ergebnisse der Kommission unter der Leitung von Lord O´Niel am 23.10.2015.
Die wichtigste Feststellung des Reports ist die geradezu missbräuchliche Anwendung der Antibiotika durch die verschreibenden Ärzte. Denn oft verordnen Mediziner die Antibiotika auch dann, wenn gar keine bakterielle Infektion vorliegt (das Problem hatten wir ja schon besprochen).
In vielen Fällen sind es ja Viren, die beispielsweise grippale Infekte verursachen. Somit stelle die Verschreibung der Antibiotika gegen derartige Infekte einen Missbrauch dar, wie O´Neills Arbeitskreis meint.
Die Regierungs-Kommission rät hier zu verbesserter Diagnostik. Denn mit einer quantitativen Bestimmung des sogenannten C-reaktiven Proteins lassen sich bakterielle und virale Infektionen unterscheiden.
Ein anderes Problem belassen die Wissenschaftler der Kommission nur bei einer resignierenden Feststellung: In Anbetracht der Resistenz-Entwicklung verordnen Ärzte oft „hochpotente“ Antibiotika, obwohl Penicillin auch helfen könnte.
Die britische Kommission schätzt, dass zwei Drittel aller Antibiotika-Rezepte unangebracht seien. Mit einer besorgniserregenden Folge: Das Übermaß der Medikamente in Mensch und Umwelt führt zur verstärkten Bildung resistenter Keime.
Langfristig stellt das die Wirkung der Heilmittel gegen längst besiegt geglaubte Krankheiten in Frage. Es sei denn, die Pharmazeuten entwickeln ständig neue Antibiotika, um die Resistenzen zu umgehen.
Nur hätten die Pharma-Unternehmen aufgrund mangelhafter Gewinnaussichten kein Interesse an solchen aufwändigen Projekten, meint O´Neill. Er und seine Kollegen forderten daher einen international finanzierten Investition-Fond in Höhe von 2 Milliarden Dollar, um die notwendige Entwicklung neuer Antibiotika voran zu treiben…
Soweit der Bericht der britischen Kommission. Kommen wir zum nächsten Problem:
3. Mehrfachgabe von Medikamenten
Die Mehrfachgabe von Medikamenten wird Polypharmakotherapie genannt. Medikamentenkaskaden mit gleichzeitiger Einnahme von bis zu zehn Präparaten gleichzeitig scheinen üblich und unvermeidlich:
Da viele Medikamente Nebenwirkungen haben, werden weitere Mittel zur Behandlung der Nebenwirkungen gegeben, statt Alternativen zum Ursprungsmedikament zu prüfen.
Im Rahmen einer Studie untersuchten der Kardiologe und Intensivmediziner Jochen Schuler und sein Team an der Paracelsus-Universität Salzburg über 500 ältere, zumeist pflegebedürftige Menschen mit häufiger Krankenhauserfahrung. Je mehr Krankenhausaufenthalte, desto höher die Zahl der verordneten (bei über 36 Prozent der Patienten oftmals völlig unnötigen) Medikamente.
Bei über 30 Prozent waren die Medikamente überdies für ältere Patienten ungeeignet, und man stellte Fehldosierungen von mehr als 23 Prozent, sowie potentielle Arzneimittel-Interaktionen von über 65 Prozent fest.
4. Der exorbitante Einsatz von Antibiotika in der Tiermast
Schätzungen zu Folge werden bis zu 80% der Antibiotika in der Tiermast eingesetzt. Denn: Das Immunsystem der zusammengepferchten Tiere ist derart schwach, dass mir Insider sagten: „Ohne Antibiotika geht hier gar nichts.“
Es gibt nur Schätzungen zu dem Verbraucher, weil offizielle Register des Nachweises fehlen. 2005 wird der Verbrauch auf ca. 800 bis 900 Tonnen Antibiotika geschätzt. 2010 auf bereits 1000 Tonnen.
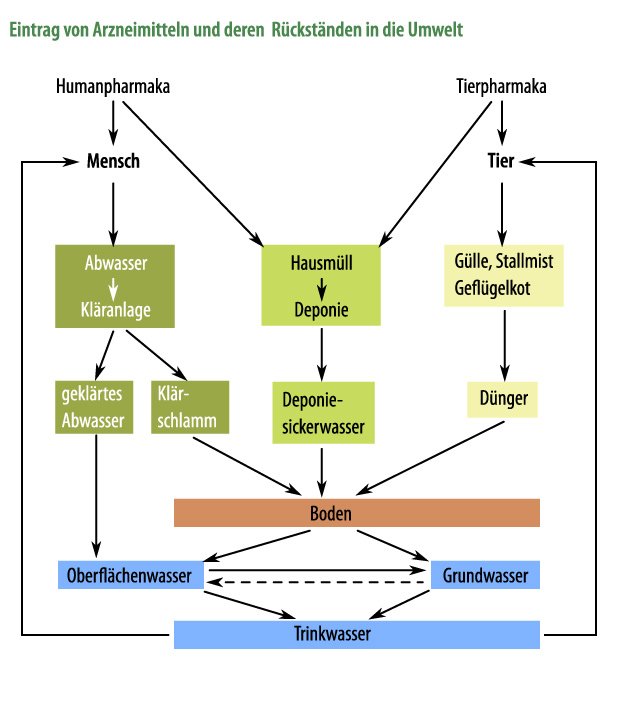
Folgende Grafik zeigt sehr deutlich den „Kreislauf“ der Arzneimittel und wie die Rückstände in die Umwelt gelangen:
„In neun von zehn Praxen, in denen ein Landwirt den Tierarzt um eine Flasche Penizillin bittet, bekommt ein Tierhalter das Medikament sofort – auch ohne Untersuchung“, sagte Rupert Ebner, ehemaliger Vizepräsident der bayerischen Landestierärztekammer, der Süddeutschen Zeitung. […]
Finde ein Tierarzt unter 30.000 Küken ein krankes Tier, reiche das, um alle Tiere vorsorglich mit Antibiotikum zu behandeln. „Oft schreibt der Tierarzt sogar bewusst eine falsche Diagnose aufs Papier, um eine legale Anwendung mit dem Antibiotikum vorzutäuschen.“
Ebner ist praktizierender Tierarzt mit 30 Jahren Berufserfahrung und kennt die Gepflogenheiten seiner Branche. Vor zweieinhalb Jahren warf er seinen Job bei der Landestierärztekammer hin, weil er dem nicht mehr zusehen wollte (Vollgestopft mit Antibiotika).
Geflügelmast – Besonders gravierend
Besonders gravierend ist es in der Geflügelmast. Zwar gelangen immer mehr Berichte über die unhaltbaren Zustände dort ans Tageslicht, jedoch setzen diese dem Verbrauch an Geflügelfleisch in der Bundesrepublik kein Ende.
Offiziellen Schätzungen nach konsumiert jeder Bundesbürger im Jahr circa 11 Kilogramm Geflügelfleisch. Was den Einsatz von Arzneimitteln wie beispielsweise Antibiotika in der Geflügelmast angeht, lassen sich jedoch nur vage Vermutungen anstellen.
Aus diesem Grund fordern Politiker eine verbesserte Dokumentation über den Einsatz von Arzneimitteln in der Geflügelmast.
Dokumentationspflicht – Daten ohne Substanz
Zwar wird seit dem 1. Januar 2011 (auf einen Gesetzesbeschluss hin) die Auslieferung von Arzneimitteln dokumentiert. Ende März 2015 stellte das Bundesamt für Verbraucherschutz und Lebensmittelsicherheit (BVL) eine erste (!?) Statistik bezüglich Antibiotikaverbrauch in der Landwirtschaft vor.
„Schwarze Schafe“ und „Großverbraucher“ sollten identifiziert und zur Rechenschaft gezogen werden. Aber nach einer Recherche von NDR, WDR und Süddeutscher Zeitung sind die Daten ohne Substanz. Die Reporter stellten fest, dass aus Tausenden Betrieben gar keine Daten vorlagen!
Demnach lägen zum Beispiel für 40% der Betriebe in Schleswig-Holstein keine Daten vor. Als Statistiker würde man solche Betriebe einfach „herausrechnen“, um wenigstens die Betriebe auszuwerten, die Daten eingereicht haben.
Aber was macht das Ministerium? Betriebe, die keine Daten geliefert haben, werden als Betriebe gezählt, die KEINE Antibiotika eingesetzt haben. Tierarzt Rupert Ebner (den ich bereits oben zitiert hatte), sagte gegenüber der Süddeutschen Zeitung zu diesem Thema:
„Das wurde bewusst schlecht angelegt. So kann man sagen, dass man was getan hat, produziert aber nur fragwürdige Daten.“ (vgl. Süddeutsche Zeitung Nr 98, vom 29.4.2015, S.19)
Beim damaligen Gesetz aus 2011 genießt die Geflügelindustrie zudem einen besonderen Schutz. Begründet mit einem verstärkten Datenschutz sollte diese Regelung jedoch auf Antrag gekippt werden.
Experten jedoch vermuten einen starken Einfluss seitens der Geflügellobby, die verstärkt auf den Einsatz von Antibiotika in Mastbetrieben mit mehr als 100.000 Tieren besteht. Nur so würde nach Meinung der Verantwortlichen die Ausbreitung gefährlicher Seuchen verhindert.
Die Krise in der Geflügelmast hat mittlerweile aber auch das Landwirtschaftsministerium erreicht. Schätzungen zur Folge stieg die Zahl der Behandlungen mit Antibiotika wie beispielsweise Penicillin oder Neomycin von durchschnittlich 1,7 Behandlungen pro Mastgang auf 2,3 Behandlungen pro Mastgang.
Aussagen von Amtstierärzten nach werden teilweise sogar sechs Behandlungen pro Mastgang verzeichnet. Ein Mastgang umfasst bei Hähnchen ca. 30 Tage.
Da vergeht einem doch der Appetit. Wer davon noch nicht genug hat, darf sich auch meinen Beitrag: „Hühnerfleisch ohne Geschmack“ einverleiben. Dass die Veganer-Bewegung derzeit einen solchen Boom erlebt, ist doch absolut verständlich.
Als Ziel der Behandlungen mit Antibiotika setzen sich die Mastbetriebe neben einer Verlängerung der Lebensdauer der Zuchttiere vor allem deren Wachstumsförderung. Und das, obwohl der Einsatz von Medikamenten zur Förderung der Mastleistung bereits seit 2006 in der gesamten EU verboten ist.
Züchtern und Landwirten ist das Problem anscheinend egal
Das scheint vielen Züchtern und Landwirten jedoch egal zu sein. Eine Ausbreitung der Keime auf den Menschen und das hieraus resultierende Risiko lebensgefährlich oder sogar tödlich zu erkranken, wird seitens der Züchter hierbei jedoch außer Betracht gelassen.
Die besonders gefürchteten MRSA Erreger wurden nämlich laut eines Berichts des Bundesinstituts für Risikobewertung in 25% des verkauften Hühnerfleischs und in 43% des Putenfleischs gefunden. In 52% aller Schweineställe wurden MRSA Erreger nachgewiesen (Quelle: BFR)
Tendenziell zeichnet sich aber schon jetzt ein immer weiter wachsender Einsatz von Arzneimitteln in der Geflügelmast ab. Lesen Sie dazu auch meinen Beitrag: Eier-Tanz um Antibiotika-Hühner.
Antibiotika in Bodenproben
Bei Bodenproben in den USA haben Forscher außerdem auch bei harmlosen Bakterien viele Resistenzgene gegen Antibiotika nachweisen können, und zwar solche, die mit denen gefährlicher Krankheitskeime absolut identisch sind.
Wie kann das sein? Bakterien sind in der Lage zum Gentranfer. Das heißt, dass die Mikroorganismen ihr Erbgut auf andere Bakterien übertragen können.
Die Wissenschaftler gehen nun davon aus, dass die resistenten Krankheitserreger beispielsweise mit der Gülle in das Erdreich gelangen und hier auch die harmlosen Bodenbakterien widerstandsfähig gegen Antibiotika machen. Dazu weiter unten gleich noch etwas mehr.
Als Grund dafür, warum die Bodenbakterien die Resistenzgene benötigen, sehen die Wissenschaftler die zunehmende Verunreinigung der Böden und des Wassers mit den Arzneimitteln an. Denn die Bodenbakterien überleben nur, wenn sie über die Resistenzen verfügen.
„Man kann das Problem nur verringern, indem man den Bodenbakterien weniger Antibiotika zumutet“, sagt der Autor des Fachartikels Kevin Forsberg in einem Podcast, „denn dann haben die Bakterien weniger Anlass, mit Resistenz-Genen zu handeln.“
Die zunehmenden Resistenzen (auch in harmlosen Bakterien), können verschiedene weitreichende Folgen für den Menschen haben: Zum einen können sich (durch einen erneuten Gentransfer), auch bei den Krankheitserregern weitere Resistenzen ausbilden.
Zum anderen ist nicht auszuschließen, dass die Bodenbakterien durch ihre Resistenzen bald ebenfalls prächtig in Krankenhäusern überleben können. Und dann sind sie selbstverständlich nicht mehr harmlos harmlos (The shared antibiotic resistome of soil bacteria and human pathogens).
Antibiotika-Freisetzung im Produktions-Prozess
Warum sollte ein Pharma-Hersteller etwas nach draußen kippen, das er eigentlich verkaufen will? Nun, bei katastrophalen Sicherheitsvorkehrungen passiert das schon von ganz alleine. Vielleicht nicht so sehr in Deutschland, aber in Ländern, in denen die Umweltbestimmungen lässiger sind oder stärker missachtete werden als hierzulande. Antibiotika in der Umwelt sind natürlich die effektivste Methode, um resistente Keime zu züchten.
Die AOK Baden-Württemberg hatte das Problem erkannt und ergriff die Initiative. Ab 2020 sollte in einem Pilotprojekt untersucht werden, ob Bonus-Zahlungen an Hersteller, die Umwelt-Kontaminationen vermeiden, etwas bewirken können. Der Versuch beschränkte sich zunächst auf sechs Antibiotika aus zehn Produktions-Anlagen in Indien, Italien und Spanien. Ein Umwelt-Labor überprüfte Wasserproben auf Rückstände, die in Gewässern und Ausleitungen der Hersteller vorherrschten. Zudem werteten die Ingenieure Satelliten-Fotos aus. Jede Überschreitung der Grenzwerte konnte die Einstellung der Bonus-Zahlungen infrage stellen. In zwei Fällen war zu beobachten, dass die Kontamination abnahm, nachdem eine Grenzwertüberschreitung festgestellt wurde.
Doch haarsträubend waren die Testergebnisse allemal. Die Mehrheit der Hersteller konnte die vorgeschriebenen Grenzwerte nicht einhalten. Dabei waren teils hochkritische Belastungen zu beklagen. In einer Probe waren 10 µg Ciprofloxacin pro Liter enthalten, was einer über 10.000-prozentigen (zehntausend-prozentigen) Grenzwertüberschreitung entspricht. So kommt die Menge des Antibiotikums im Abwasser beinahe schon einer Medikation gleich!
Das EU-Arzneimittelrecht erlaubt bei Verträgen zwischen Krankenkassen, die Berücksichtigung von Umwelt-Kriterien. Es erscheint sinnvoll und dringlich, dass die Kassen davon umfassend Gebrauch machen. Kurze Lieferketten, die auch Fortschritte erzielen könnten, sind allerdings nicht statthaft. Das stellten Gerichte nach Herstellerklagen fest.
Es gibt schon intelligente Lösungen, mit denen das Problem der Resistenzen angegangen werden kann. Und wie man sieht, erweisen sich die Krankenkassen hier als intelligenter als die Politik (Umweltstandards in AOK-Rabattverträgen: Pilotprojekt zeigt: Viele Antibiotika-Hersteller befeuern Resistenzen).
Und da wundern wir uns, dass Antibiotika immer seltener wirken?
Zahlreiche Forscher warnen inzwischen vor multiresistenten Superkeinem, wie zum Beispiel die US-amerikanischen Mikrobiologen Arias und Murray von der Universität Texas (zu lesen im New England Journal of Medicine).
Auch Jörg Hacker, von 2008 bis 2010 Präsident des Robert Koch-Instituts, sieht die MRSA-Keime (Methicillin resistente Staphylococcus aureus) mit äußerster Besorgnis.
Sich ihrem Umfeld perfekt anpassende Keime wie E.coli, Staphylococcus aureus oder auch Pseudomonas aeruginosa vermehren sich in rasantem Tempo, quasi in Minutenschnelle. Und sie tauschen nicht nur ihr Genmaterial untereinander aus, sondern mutieren ungewohnt schnell und häufig in Richtung Resistenzverstärkung:
Der Keim, der Antibiotika-Behandlungen unbeschadet übersteht, gibt naturgemäß sein Erbgut besonders gern an weitere Generationen von Bakterien weiter.
Die interessante Frage ist: Wie stellen diese Bakterien das an?
Entweder sorgt das Bakterium selbst über seine Efflux-Pumpen dafür, dass das Medikament die Zelle wieder verlässt. Oder das Antibiotikum schafft es gar nicht erst durch die Zellwände.
Bakterien verändern die Zellwandproteine oder die DNA selbst oder machen den Wirkstoff über Enzyme wirkungslos.
Seit 2016 wissen „wir“ jetzt auch mehr dazu: Was zuvor noch als „reine Hypothese“ abgetan werden konnte, hat sich jetzt als evidenzbasiert gezeigt. Die Entdeckung des ersten Gens, das Bakterienresistenzen bewirkt.
In der Genetik wird es als MCR-1-Gen bezeichnet. Betroffen sind Colistin und andere Polymyxine, sowie eine Reihe von Reserveantibiotika.
Und diese Nachricht ist besonders beunruhigend, da diese Antibiotika eigentlich dann zur Anwendung kommen, wenn die „normalen“ Vertreter nicht mehr in der Lage sind, eine Infektion einzudämmen – ebenfalls wegen Resistenzbildung.
Wie es aussieht, stehen wir bald mit leeren Händen da, ganz wie zu Zeiten vor der Entdeckung der Antibiotika.
Das Gen wurde als Erstes bei Escherichia coli von einem Schwein in China entdeckt. Das war im November 2015. Andere Forscher entdeckten das Gen unabhängig voneinander in Malaysia, China, den USA, Europa und Großbritannien.
Was besonders beunruhigend ist, das ist die Fähigkeit zum horizontalen Gentransfer. Es handelt sich hier um ein Weitergeben des Gens an andere Bakterien, vergleichbar mit dem Weiterreichen von Gegenständen von Mensch zu Mensch.
Bislang galt der vertikale Gentransfer als die klassische und übliche Variante. Hier wird das genetische Material und somit auch Resistenzgene an die nächste Generation weitergereicht.
Bei der horizontalen Weitergabe jedoch kann ein Bakterium dieses Resistenzgen übernehmen und damit nicht nur selbst resistent werden, sondern auch seinerseits dieses Gen an andere Bakterien in seiner Umgebung weiterreichen.
Dadurch ist gewährleistet, dass dieses Gen besonders schnell verbreitet wird. Denn die Weitergabe durch den vertikalen Transfer auf die Nachfolgegeneration bleibt natürlich bestehen.
Dazu gesellt sich noch die Hiobsbotschaft, dass das MCR-1-Gen mit weiteren Genen assoziiert zu sein scheint, die Resistenzen gegen andere Antibiotika bewirken. Ein weiterer Punkt ist, dass dieser Komplex um das MCR-1-Gen kaum Probleme beim horizontalen Transfer zu haben scheint; der Austausch der Gene durch die Bakterien untereinander scheint so problemlos zu sein, wie wenn wir einkaufen gehen.
Da ist es nur eine Frage der Zeit, bis die gesamte Welt von diesen Bakterien „beglückt“ sein wird.
In den USA sind die MCR-Bakterien (ich nenne sie jetzt der Einfachheit halber so) in einer Probe von Schweinefleisch aus einem amerikanischen Schlachthaus aufgetreten. Gleichfalls gab es eine positive Probe bei einem amerikanischen Patienten, der an einer E. coli Infektion litt.
Da fragt man sich, wie kommen diese Bakterien so schnell von China nach Europa und den USA?
Die beste Antwort hier scheint der Verzehr von kontaminierten Fleischprodukten zu sein, die aus China oder bereits befallenen Gebieten kommen. Also wäre es fast zu einfach, dieses Problem zu lösen, indem man Fleisch aus verdächtigen Regionen dieser Welt an einer Einfuhr hindert oder besonders genau auf MCR-Bakterien untersucht.
Aber hier kommt der große Vorschlaghammer der finanziellen Interessen zu Zuge. Die WTO (World Trading Organization) verbietet diese Maßnahmen, inklusive des Aufdrucks eines Vermerks auf die Etiketten von Fleischwaren, woher das Fleisch stammt, da es sich hier um eine „diskriminierende Maßnahme“ gegen Fleischimporte handeln soll:
WTO Rules Against Country-of-Origin Labeling on Meat in U.S. Da ist es schon eigenartig, dass Kinderspielzeug mit dem Vermerk „made in China“ nicht von dieser Anti-Diskriminierungskampagne betroffen ist.
Bei Fleisch, das mit tödlichen Erregern versehen sein kann, scheinen andere Werte Vorrang zu haben, als die Sicherheit der Lebensmittel.
Damit lässt sich leicht voraussehen, wie die Lebensmittelindustrie mit dem Einsatz von Antibiotika in ihren Mastbetrieben umgehen wird.
Nicht nur das undifferenzierte Verschreiben von Antibiotika von Seiten der evidenzbasierten Mediziner ist Ursache für die globale Entwicklung von Resistenzen. Im besonderen Maße ist der Einsatz dieser Substanzen in den Mastbetrieben Teil des Problems.
Und wenn man schon die Einfuhr von potentiell verseuchtem Fleisch erlaubt, weil ein Verbot = „Diskriminierung“ ist, dann wird man sich ebenfalls mit allen Mitteln gegen ein Verbot von Antibiotika bei der Tierzucht wehren. Denn ohne die wachsen die lieben Tierchen nicht so schnell und sind anfälliger für Infektionen, die auf die gesamte Charge übergehen können.
Denn die Gesundheit von Handel und Wirtschaft hat in jedem Fall Vorrang. Was kümmern einen da die paar Todesfälle durch nicht mehr behandelbare Infektionen?
Das ganze Problem verschärft sich dann nochmal in den Krankenhäusern…
Deutsche Kliniken – Ideale Brutstätten für gefährliche Keime?
Der für manche Lungenentzündung und schwere Sepsis verantwortliche Staphylococcus aureus tummelt sich vermehrt auf den Intensivstationen der Krankenhäuser und kann sogar über Super-Antibiotika wie Vancomycin nicht immer erfolgreich bekämpft werden. Gleiches gilt für den immer schwieriger werdenden Kampf gegen Enterokokken, die ebenfalls eine Sepsis (Blutvergiftung) auslösen können.
Bei Pseudomonas und Coli-Bakterien lässt sich Ähnliches beobachten. Der Gesamtanteil aller resistenten Bakterien in europäischen Krankenhäusern ist von den 1990er Jahren bis 2010 von 10 % auf 60 % angestiegen!
Da stellt sich mittlerweile auch manchem Patienten schon die Frage: Ist mein Krankenhaus eine Brutstätte für gefährliche Keime?
Patienten auf Intensivstationen, aber auch auf normalen Stationen und in Ambulanzen sind doppelt benachteiligt: Bereits immungeschwächt, sehen sie sich einer erhöhten Konzentration an resistenten Keimen gerade an Orten ausgesetzt, die eigentlich ihre Genesung befördern sollten.
Für Gesunde, etwa Ärzte, Krankenschwestern oder Pfleger, entsteht durch die Besiedelung von Schleimhäuten durch Superkeime üblicherweise kein Problem. Bei Kranken hingegen führt die Übertragung der Keime zu Lungenentzündungen, Herzmuskelentzündungen, Blutvergiftungen und Wundinfektionen sowie Harnwegsinfektionen.
Die Hygiene in vielen Krankenhäusern lässt anscheinend zu wünschen übrig, dass der Herausbildung von besonders gravierenden Resistenzen Tür und Tor geöffnet scheint:
Jährlich infizieren sich deutschlandweit fast eine Million Krankenhauspatienten mit resistenten Keimen; Die von Fachverbänden geschätzten 30.000 Todesopfer sprengen die heruntergespielten „offiziellen“ Todesfallzahlen 1.500, die noch vor wenigen Jahren angegeben wurden.
Und falls Sie sich fragen, wo sich diese Keime überall befinden, dann lesen Sie meinen Beitrag dazu unter: Hygiene pur – und doch von Mirkoben umringt. Aber Vorsicht: der Beitrag ist nichts für Hypochonder und schwache Nerven.
Die gängige Verschreibungspraxis – ohne Maß und Ziel
Fluorchinolone-basierte Medikamente wirken ebenfalls nicht mehr, nachdem sie exzessiv verordnet wurden. Hinzu kommt die unsinnige Verschreibungspraxis bei Atemwegsinfektionen:
Antibiotika wirken nun einmal nicht gegen viral bedingte Erkrankungen, doch viele Hausärzte verschreiben diese weiter prophylaktisch mit dem Argument, man wolle dem geschwächten Organismus nicht auch noch eine mögliche bakterielle Infektion zumuten.
Diese maßlose Verabreichung von Antibiotika (im Jahr 2007 wurden Antibiotika für den stolzen Betrag von 808 Millionen Euro verordnet, Privatversicherte und Kliniken nicht eingerechnet) manifestiert sich nun in der zügellosen Vermehrung multiresistenter Keime.
Dies belegen auch die Studien zur Resistenzentwicklung, geleitet durch den Infektologen Dr. Winfried Kern, Uniklinik Freiburg (in Zusammenarbeit mit dem Bundesamt für Verbraucherschutz und der Paul-Ehrlich-Stiftung)
Mehr dazu auch im bereits oben erwähnten GERMAP 2015 Report.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter dazu an:
Was die Zukunft bringt
Ärzten bleibt nun nur die Wahl zwischen „Pest und Cholera“: Sie können einmal resistente Erreger mittels älterer Medikamente bzw. hochwirksamen Reserveantibiotika zu bekämpfen suchen oder kostenintensive, neu entwickelte Substanzen wählen, deren effektive Wirkungstage schon zum Zeitpunkt ihres Markteintritts gezählt sind. Da stellt sich dann auch die Frage:
Weshalb wird nur halbherzig in die Erforschung neuer Substanzen investiert? Die Antwort scheint einfach: Mit Antibiotika, die per se nur über einen vergleichsweise kurzen Behandlungszeitraum eingesetzt werden, lässt sich kaum Geld verdienen.
Interessanter scheinen da schon Viren als Bakterienkiller zu sein. Viren sind nach der Ansicht von Forschern möglicherweise die Antwort, um die wachsende Unwirksamkeit von Antibiotika, die durch das Auftreten von resistenten Bakterien („Superbugs“) hervorgerufen wird, zu bekämpfen bekämpfen (Phagen-Therapie in Deutschland – zwei Projekte behandeln erstmals Patienten).
Eine zentrale Rolle spielen dabei Phagen. Bei den Phagen handelt es sich um einen speziellen Virus, der so modifiziert werden kann, dass er die Fähigkeit besitzt, gezielt spezielle Bakterien zu vernichten. Forschern aus Polen und Georgien gelang dies bereits vor rund 100 Jahren erstmals, als sie 1919 den Ausbruch von Typhus wirksam mit dem Virus bekämpften.
Die Phagen können in der Natur überall gefunden werden und besitzen die Fähigkeit, auf eine bestimmte genetische Signatur von Bakterien angesetzt zu werden, um jene als „Smart Bomb“ zu vernichten. Bislang konzentrierten sich die aktuellen Forschungen allerdings darauf, die Phagen gegen die Bakterien einzusetzen, die für Lebensmittelvergiftungen verantwortlich sind.
Dies soll sich nun ändern: In Hamburg wurde der Virus erstmals gegen das Bakterium Clostridium difficile eingesetzt, das auf Antibiotika nicht mehr anspricht. Weitere Testreihen mit ähnlicher Ausrichtung sollen folgen.
Die Rossameisen (Camponotus floridanus) besitzt drei Gene, aus denen solche antimikrobiellen Eiweißmoleküle abgelesen werden können. Das besondere ist aber eine sich wiederholende Struktur des einen Gens, das durch ein unterschiedliches Lesemuster die Baupläne von sieben verschiedenen Peptiden enthält.
Bei anderen Ameisenarten lassen sich aus einem Gen sogar 23 unterschiedliche Peptide ableiten (Molecular characterization of antimicrobial peptide genes of the carpenter ant Camponotus floridanus).
Die Wissenschaftler gehen davon aus, dass durch die verschiedenen Baupläne das Wirkspektrum gegenüber verschiedenen Bakterienstämmen extrem hoch ist.
Die Forscher hoffen nun, in Zukunft Bakterien mit solchen antimikrobiellen Peptiden (statt mit klassischen Antibiotika) bekämpfen zu können.
Was kann die Naturheilkunde beitragen?
Als Alternative bleiben dann noch Naturheilmittel mit antibiotischer Wirkung, wie zum Beispiel Senföl, Korianderöl oder auch Umbkaloabo, die eine Alternative sein könnten und die auch von der Schulmedizin mit wachsendem Interesse betrachtet werden.
Und auch die Pharmaindustrie konzentriert sich derzeit u. a. darauf, im brasilianischen Regenwald nach phytotherapeutisch verwertbaren Pflanzen mit keimtötenden Wirkstoffen zu suchen. Ein spezifischer Vorteil pflanzlicher Antibiotika gegenüber konventionellen Antibiotika besteht darin, dass sich ihre vielfältigen pflanzlichen Inhaltsstoffe wechselseitig in ihrer Wirkungsweise unterstützen, während letztere nur einen Wirkstoff beinhalten.
Angesichts von Wirkstoffkombinationen haben es Erreger naturgemäß schwer, echte Resistenzen zu entwickeln. Naturwirkstoffe lassen sich außerdem hervorragend vorbeugend einsetzen, wie im Fall des erwähnten Senföls, das sich bei wiederkehrenden Infekten der Harnwege bewährt hat, ohne dass bislang Resistenzen bekannt wären.
Das bietet natürlich Hoffnung… Aber die Bakterien sind schneller:
Die evidenzbasierte Realität des MCR-1-Gens in Deutschland
Was in meinem Beitrag noch mehr oder weniger als „drohende“ Entwicklung klingt, als Voraussage mit „Endzeitstimmung“, scheint jetzt den ersten Schritt zum realen Vollzug unternommen zu haben. Die reale Bedrohung ist so groß, dass sogar die „Bild-Zeitung“ darüber berichten muss.
Die Zeitung schrieb 2016: „Forscher alarmiert – Gegen diesen Superkeim hilft auch kein Notfall-Antibiotikum“. Demnach gibt es Mikrobiologen in der Universität von Münster, die das Gen nachgewiesen haben. Soweit nichts Neues im Vergleich zu den alten Nachrichten und Erkenntnissen.
Neu scheint die Erkenntnis zu sein, dass es dieses Restistenz-Gen schon viel länger gibt als seit 2015, als es erstmals entdeckt worden ist. Die Zeitung berichtet, dass vier „noch vorhandene Isolate“, was immer hier isoliert worden war, auf das Vorhandensein des Gens untersucht wurden und die Wissenschaftler fündig geworden sind.
Diese „Isolate“ stammen aus den Jahren 2012 und 2014. Zuvor war das Gen bei Proben von Schweinen aus dem Jahr 2010 nachgewiesen worden.
Die „Westfälischen Nachrichten“ berichten ebenfalls vom Fund in der Universität Münster. Hier erfahren wir etwas genauer was gefunden wurde: Ein positive Patientenprobe aus dem Jahr 2012.
Die Resistenz richtet sich gegen das Antibiotikum Colistin, ein Reserve-Antibiotikum, das nur dann zum Einsatz kommt, wenn die üblichen Antibiotika nicht mehr wirken (oder der Patient Unverträglichkeiten gegen diese aufzeigt). Damit hätten wir den Fall, dass der letzte Rettungsreifen keinen Schutz vor dem Ertrinken mehr bieten kann.
Oder mit anderen Worten: Die Ära der Schutzlosigkeit gegen Infektionserkrankungen (bei immunschwachen Patienten) hat soeben wieder begonnen, ohne dass wir uns dessen bewusst gewesen wären.
Nur die unverbesserlichen Mahner, die den exorbitanten Konsum an Antibiotika in Landwirtschaft und Medizin angeprangert hatten, und nie so wirklich ernst genommen worden sind, waren die einzigen, die dieses Szenario schon vor Jahrzehnten vorausgesagt hatten.
Jetzt haben wir nicht einmal ein Antibiotikum, das man einkommensträchtig an den Mann bringen kann. Denn es gibt kein Antibiotikum mehr, das gegen die Verbreitung des Resistenz-Gens wirkt.
Wie ich weiter oben es ja bereits angesprochen habe, wird der anhaltende und unverminderte Einsatz von Antibiotika dafür sorgen, dass nicht nur die Reserve-Antibiotika wirkungslos werden, sondern auch die bislang noch wirksamen Antibiotika der ersten, zweiten und dritten Wahl wirkungslos werden.
Das ist aus meiner Sicht nur eine Frage der Zeit, wenn es so weitergeht wie bisher. Und ich fürchte, das wird viel schneller der Fall sein, als den Antibiotika-Verschreibern das bewusst ist.
Und die Nichtbeachtung der Tatsache, dass das Gen nicht notwendigerweise nur von den „Bakterien-Eltern“ auf deren „Bakterien-Kinder“ vererbt wird, sondern dass Bakterien dieses Gen „horizontal“ an ihre „Bakterien-Nachbarn“ weitergeben können, wird die Resistenzentwicklung noch schneller vorantreiben.
Damit ist das Maß noch nicht voll. Diese Funde scheinen mehr oder weniger Zufallsfunde zu sein.
Denn die „Westfälischen Nachrichten“ zitieren den Münsteraner Wissenschaftler, Dr. Wüllenweber, so, dass die Forschung zu diesem Thema erst noch beginnen muss und ob und wie weit sich das Colistin-resistente Gen in Deutschland schon ausgebreitet hat. HALLO?
Da stecken wir zum Beispiel MILLIARDEN EURO in eine „Krebsforschung“, die seit Jahrzehnten mehr oder weniger auf der Stelle tritt (siehe mein Beitrag zur Chemotherapie). Aber das wundert mich kein bisschen bei dem „Gesundheitsverständnis“, dass unser „Gesundheitssystem“ an den Tag legt.
Noch ein Hinweis: „Top Agrar Online“ berichtete im Dezember 2015, dass inzwischen in Holland ebenfalls dieses Resistenz-Gen nachgewiesen wurde – bei Tieren UND Menschen. Hier waren es Salmonellen bei Hühnern, Puten und Menschen, die das Gen trugen.
Und was tut die Politik?
Im Mai 2015 legte die Bundesregierung einen 10-Punkte-Plan vor, mit dem man gegen die zunehmende Antibiotika-Resistenz vorgehen will. Der damalige Bundesgesundheitsminister Hermann Gröhe (CDU) stellte das Papier in Berlin vor und erläuterte dabei die wichtigsten Punkte.
Unter anderem müssten strengere Meldepflichten eingeführt und die Schulung des Fachpersonals in Bezug auf Hygiene und den Umgang mit Antibiotika verbessert werden, so Gröhe.
Kanzlerin Angela Merkel (CDU) und Gröhe vertraten die Bundesregierung beim Weltgesundheitsgipfel 2015 der WHO in Genf (Schweiz), wo das Thema Antibiotika-Resistenz ebenfalls ganz weit oben auf der Tagesordnung stehen sollte.
In diesem Zusammenhang stellte Gröhe klar, dass das Problem nicht von Deutschland alleine gelöst werden könne, man aber in der Pflicht sei, anderen Ländern mit einem geringeren Forschungsstand beim sinnvollen Umgang mit Antibiotika zu helfen.
Klaus-Dieter Zastrow vom Bundesverband Deutscher Hygieniker verteidigte die bestehenden Gesetze hingehend als ausreichend. Das eigentliche Problem sei die Umsetzung dieser Vorschriften.
In der Praxis würde zu oft wahllos irgendein Antibiotikum verschrieben, obwohl es zuverlässige Schnelltests gebe, die die Verschreibung des richtigen Antibiotikums mit zumutbarem Aufwand ermöglichten, so Zastrow. Ja, diese Tests gibt es. Aber sie werden von den studierten Hochschulmedizinern anscheinend einfach ignoriert und es wird weiter munter nach Lust und Laune verschrieben.
Und wenn ich dann von Patienten immer noch höre, dass ihnen Antibiotika aus der Gruppe der Fluorchinolone verschrieben werden (gegen leichte Infektionen, ohne Test!), dann Frage ich mich schon, wo diese Kollegen studiert haben…
Was wäre zu tun?
Die erste Maßnahme bestünde darin, Antibiotika gezielter und damit sparsamer einzusetzen. In der Tiermast sollten sie ganz und gar verboten werden, wenn die Medikamente nicht überhaupt überflüssig wären, wenn die Massentierhaltung abgeschafft würde.
Dringend erforderlich ist auch eine bessere Infektions-Vorbeugung durch hygienische Maßnahmen. Die Bundesregierung zählt dazu in ihrer “Deutschen Antibiotika-Resistenzstrategie“ (DART 2030) auch die Förderung von Impfungen. Darin ist auch vorgesehen (geplant), die Entwicklung der Resistenzen wissenschaftlich zu überwachen.
Dann stellt sich die Frage, ob der Staat nicht neben der Pharma-Industrie neue Antibiotika entwickeln lassen sollte, beziehungsweise die Forschung nach Alternativen fördern müsste.
Die OECD schätzt, dass mit konsequenten Maßnahmen bis zu 17.000 Menschenleben pro Jahr gerettet werden könnten. Dann müssten aber 1,6 Millionen Infektionen jährlich verhindert werden (Krankenhaushygiene!). So könnten, wenn es nach der OECD geht, auch die Gesundheitskosten um rund 10 Milliarden Euro gesenkt und die Wirtschaft um rund 14 Milliarden Euro entlastet werden.
Die Politik und ihre Spiegelfechterei
Das Bundesamt für Verbraucherschutz und Lebensmittelsicherheit (BVL) posaunte im Juli 2015 heraus, dass die Abgabemengen in der Tiermedizin sich halbiert hätten. Diese Zahlen sind natürlich ein enormer Erfolg, mit dem die Politik sich schmücken kann.
Nur gäbe es da nicht einen gewaltigen Haken, der natürlich nicht von den Marktschreiern erwähnt wird:
Ein Beitrag der Ärtzeinitiative gegen Massentierhaltung hält dem entgegen, dass reines Pillenzählen nicht das Problem der Resistenzentwicklung ist. Wenn man bedenkt, dass die Antibiotika der neuen Generation(en) nur noch zu einem 70sten Teil so hoch dosiert werden müssen, um wirksam zu sein, dann ist die Halbierung der Antibiotika-Gabe unter dem Strich keine Senkung, sondern eine Erhöhung der Anwendungen.
Außerdem besteht der Verdacht, dass aufgrund der von der Politik geforderten Mengenreduzierung sofort auf Reserve-Antibiotika zurückgegriffen wird, wo man mit der 70-fach höheren Wirksamkeit einen gewaltigen Spielraum bei der Dosierung hat, ohne mit den Auflagen in Konflikt zu geraten.
Und damit hätte die Politik durch ihr Pillenzählprogramm effektiv dazu beigetragen, dass die Resistenzentwicklung jetzt auch bei den Reserve-Antibiotika noch schneller und noch gründlicher durchgesetzt wird.
Die Ärzte gegen die Massentierhaltung argumentieren weiter, dass Colistin so etwas wie ein Basispräparat in der Tiermedizin zu sein scheint, wo es neben den Fluorchinolonen und Cephalosporinen der dritten und vierten Generation eigentlich ein Reserve-Antibiotikum in der Humanmedizin sein sollte (auf das nur schwer zu verzichten ist).
Wenn dem so ist, dann ist das Auftauchen des Resistenz-Gens gegen Colistin kein Wunder – vielmehr ist es ein Wunder, dass die Verbreitung noch nicht so groß zu sein scheint, dass man jetzt erst mehr oder weniger per Zufall auf dessen Existenz gestoßen ist.
Antibiotika und Resistenzentwicklung – zurück zur Zukunft. Das Leben ohne Antibiotika und das Leben mit wirkungslosen Antibiotika sind praktisch gleichzusetzen in Sachen Bedrohung durch Infektionserkrankungen.
Es werden mit an Sicherheit grenzender Wahrscheinlichkeit wieder einmal Tausende an Menschen sterben müssen, da die Profitgier den Einsatz von Antibiotika dirigiert und nicht die medizinische Notwendigkeit aufgrund von streng gefassten Indikationen.
Eine Infektionsprophylaxe mit Antibiotika, wie sie immer noch Gang und Gäbe ist, bringt zwei Dinge: Erstens ein ruhiges Gewissen, etwas gegen eine drohende Infektion getan zu haben und zweitens Umsatz durch den Kauf der Antibiotika in der Apotheke.
Vielleicht sollten wir jetzt darüber nachdenken, landesweit auch eine Krebsprophylaxe durchzuführen, indem wir jahrelang Zytostatika in subtherapeutischen Mengen zu uns nehmen? Oder eine Prophylaxe gegen andere Erkrankungen durch Pillenschlucken?
Das würde der Konkurrenzfähigkeit der pharmazeutischen Industrie auf die Beine helfen und uns von denselben hauen. Das Erstere ist ja von enormer Wichtigkeit, das Letztere ist ohne Bedeutung, beziehungsweise es sind die notwendigen Opfer, die der Fortschritt mit sich bringt.
Wenn Sie sich für solche Themen (z.B. Alternative Antibiotika) interessieren, so sollten Sie sich unbedingt für meinen kostenlosen Gesundheits-Newsletter anmelden.
Weitere Themen im Zusammenhang mit Antibiotika:
- Kann man sein Penicillin selbst herstellen? Eine irre Methode für ,,Notzeiten“
- Viruserkrankung
- Streptokokkeninfektion
- Antibiotikaresistenz
- Rekonvaleszenz
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter „Unabhängig. Natürlich. Klare Kante.“ dazu an:
Beitragsbild: 123rf.com – Vladimir Soldatov
Dieser Beitrag wurde letztmalig am 16.11.2023 aktualisiert.
 Rene Gräber:
Rene Gräber:
Ihre Hilfe für die Naturheilkunde und eine menschliche Medizin! Dieser Blog ist vollkommen unabhängig, überparteilich und kostenfrei (keine Paywall). Ich (René Gräber) investiere allerdings viel Zeit, Geld und Arbeit, um ihnen Beiträge jenseits des "Medizin-Mainstreams" anbieten zu können. Ich freue mich daher über jede Unterstützung! Helfen Sie bitte mit! Setzen Sie zum Beispiel einen Link zu diesem Beitrag oder unterstützen Sie diese Arbeit mit Geld. Für mehr Informationen klicken Sie bitte HIER.


 Rene Gräber:
Rene Gräber: